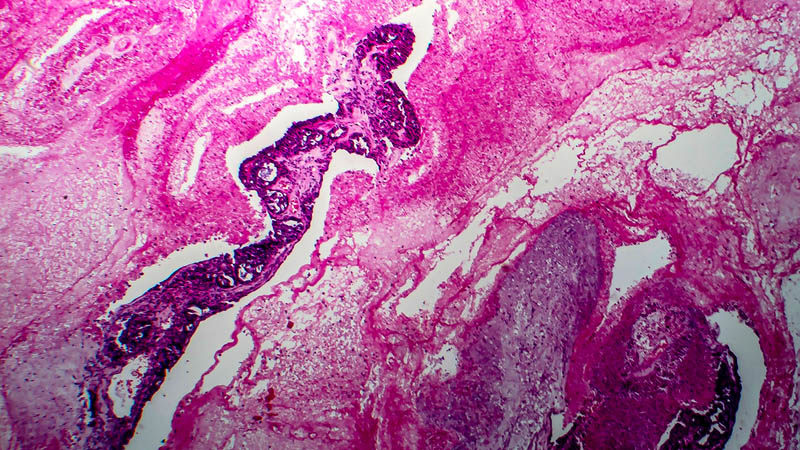
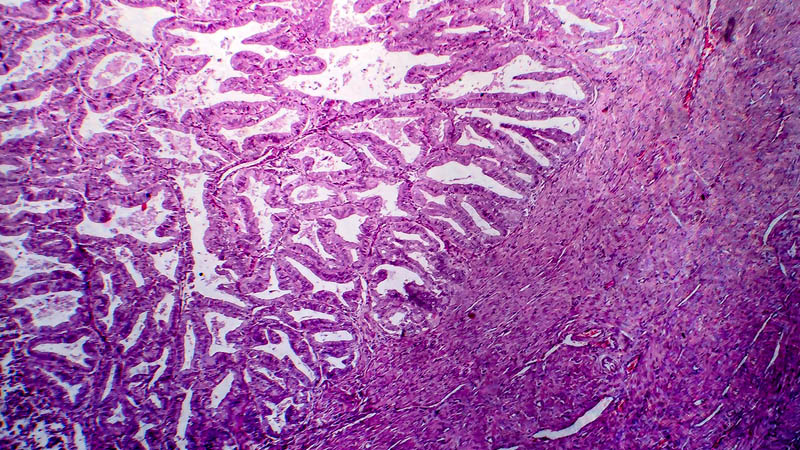
Kluczowe problemy procesu leczenia raka błony śluzowej trzonu macicy w świetle wspólnych ustaleń ESMO, ESGO i ESTRO z grudnia 2015 roku
Katarzyna Kryniewska1, Jacek Jan Sznurkowski2
 Affiliacja i adres do korespondencji
Affiliacja i adres do korespondencjiW grudniu 2015 roku przedstawiciele Europejskiego Towarzystwa Onkologii Klinicznej (European Society for Medical Oncology, ESMO), Europejskiego Towarzystwa Ginekologii Onkologicznej (European Society of Gynaecological Oncology, ESGO) oraz Europejskiego Towarzystwa Radioterapii i Onkologii (European Society for Radiotherapy and Oncology, ESTRO) zebrali się w celu opracowania wspólnego stanowiska dotyczącego aktualnych metod diagnostyki, leczenia operacyjnego i uzupełniającego raka błony śluzowej trzonu macicy. W trakcie konferencji powstał wielostronicowy dokument, w którym zidentyfikowano kluczowe problemy diagnostyczno-terapeutyczne, zamieszczono aktualne wyniki badań wraz z oceną poziomu ich wiarygodności naukowej, a następnie zaprezentowano ustalone w drodze głosowania wspólne stanowisko ekspertów z określeniem siły zaleceń i uzasadnieniem. Celem niniejszej pracy było syntetyczne przedstawienie aktualnych zaleceń ekspertów ESMO, ESGO i ESTRO polskiemu czytelnikowi w sytuacji braku krajowych rekomendacji dotyczących diagnostyki i leczenia raka błony śluzowej trzonu macicy. Minimalne (niezbędne) postępowanie przedoperacyjne obejmuje: badanie kliniczne, w tym ocenę pachwin, badanie we wziernikach, badanie dwuręczne, badanie per rectum, badanie ultrasonograficzne jamy brzusznej i przezpochwowe, a jeśli są wskazania – badanie ultrasonograficzne transrektalne, jak również ocenę ryzyka zespołu Lyncha, gdy nie planuje się usuwać jajników kobietom z FIGO I przed 45. rokiem życia. Podstawowy protokół operacyjny to proste wycięcie macicy wraz z przydatkami. Limfadenektomia systematyczna obejmująca węzły miedniczne i okołoaortalne powinna zostać wykonana u wszystkich pacjentek (niezależnie od typu histopatologicznego) z prawdopodobnym FIGO IIIA, IIIB i FIGO II oraz w rakach nieendometrioidalnych FIGO I. W raku endometrioidalnym FIGO I, w zależności od stopnia zróżnicowania histopatologicznego (gradingu) i inwazyjności nowotworu, mierzonej głębokością naciekania mięśniówki (myometrial invasion, MI), pacjentki podzielono na trzy przedoperacyjne grupy ryzyka: grupa o niskim ryzyku – G1/G2 i MI < 50%, w której można odstąpić od limfadenektomii systematycznej; grupa o pośrednim ryzyku – G1/G2, MI > 50% lub G3, MI < 50%, w której limfadenektomię można rozważyć; grupa wysokiego ryzyka – G3 i MI > 50%, w której limfadenektomia powinna być wykonywana obligatoryjnie. Wycięcie sieci większej należy wykonać wyłącznie w raku surowiczym i w mięsakoraku. Stratyfikacja chorych do leczenia adiuwantowego opiera się na cechach patologicznych, takich jak grading, MI, FIGO, inwazyjność przestrzeni limfatycznej. Adaptacja ustaleń konsensusu ESMO, ESGO i ESTRO do warunków polskich oraz stworzenie krajowych rekomendacji diagnostyki i leczenia raka endometrium jest pilną potrzebą.