Diagnostyka histopatologiczna rozrostów błony śluzowej trzonu macicy. Część II
Anna Nasierowska-Guttmejer1, Wiesława Grajkowska2, Krzysztof Bardadin3
 Affiliacja i adres do korespondencji
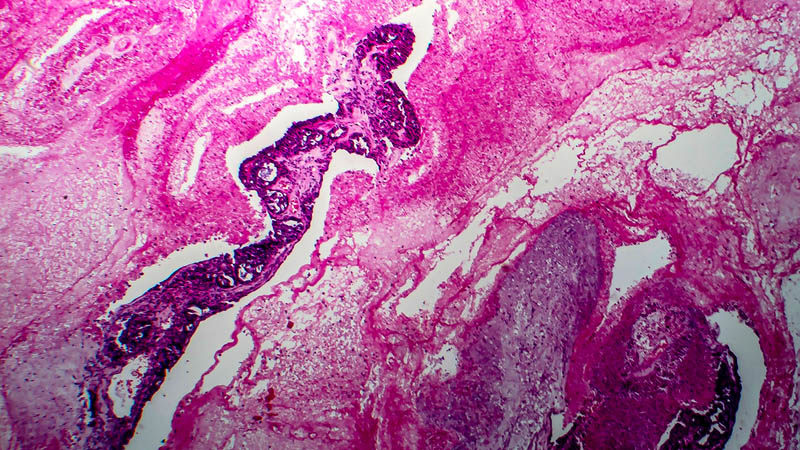
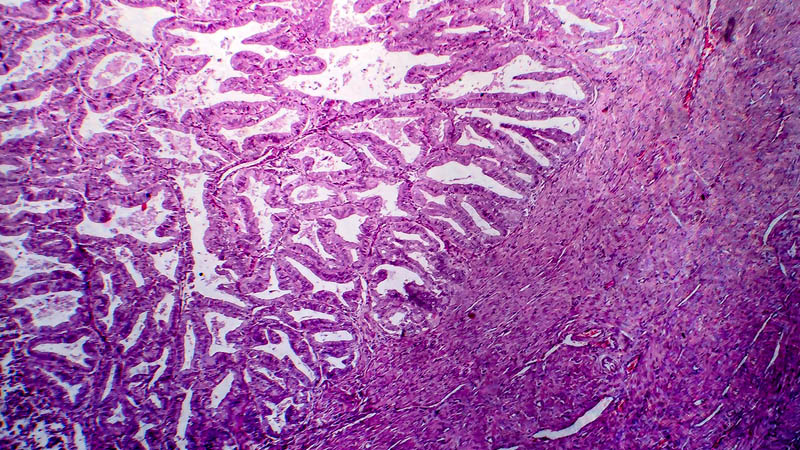
Affiliacja i adres do korespondencjiRak błony śluzowej trzonu macicy stanowi heterogenną grupę pod względem przebiegu klinicznego, zaburzeń molekularnych, obrazu morfologicznego i leczenia. Większość przypadków jest kwalifikowana jako typ I, zwany rakiem endometrioidnym. W porównaniu z II typem, zwanym rakiem nieendometrioidnym, nowotwór ten rozwija się przeważnie u młodszych kobiet z cechami rozrostu atypowego lub stanu określanego jako „endometrioidna neoplazja śródnabłonkowa” (EIN), w wyniku przedłużonej stymulacji estrogenowej w terenie endometrium. W obrazie morfologicznym zwykle tworzy egzofityczny (rzadziej endofityczny) rozrost i wykazuje wysoko lub średnio dojrzały stopień dojrzałości. Stopień zaawansowania jest zazwyczaj niski, a naciek raka nie przekracza połowy grubości ściany trzonu macicy; rzadko stwierdza się przerzuty do węzłów chłonnych. Rak nieendometrioidny II typu częściej dotyczy starszych kobiet, u których rozwija się w cienkim zanikowym endometrium bez cech rozrostu. Kwalifikowany jest zawsze jako rak nisko zróżnicowany, według klasyfikacji WHO jego stopień zróżnicowania nie podlega stopniowaniu. Na ogół ma agresywny przebieg, przekracza połowę grubości ściany trzonu macicy, nacieka surowicówkę oraz daje przerzuty do węzłów chłonnych. Różnice między typem I i II raka endometrium dotyczą również zaburzeń molekularnych. Typ I raka wiąże się z mutacjami genów K-ras, PTEN i naprawy DNA (MLH1), z kolei w II typie stwierdza się mutacje w TP53. Kluczowe znaczenie dla podjęcia decyzji leczniczych ma ocena mikroskopowa typu i stopnia histologicznej dojrzałości oraz stopnia kliniczno-patologicznego zaawansowania raka. Istotne jest stosowanie aktualnie obowiązujących klasyfikacji WHO, TNM i FIGO. Obiektywne trudności w interpretacji cech mikroskopowych w niektórych przypadkach powodują coraz częstsze włączanie badań molekularnych i immunohistochemicznych do rutynowej diagnostyki.